Temps de lecture : 5 minutes
1ère CAUSE DE MALVOYANCE APRES 50 ANS
DMLA
(Dégénérescence Maculaire liée à l’Age)
Testez votre vue, n’attendez pas !
Demandez un dossier sur la DMLA et recevez gratuitement la grille d’Asmler
(Cette grille est utilisée pour évaluer la partie centrale du champ visuel d’une personne)
- 1,5 Million de personnes concernées en France
- 25 à 30% des personnes âgées de plus de 75 ans sont concernés
- 3000 nouveaux cas par an

Cellules touchées :
Rétine centrale
« la macula »
Seule la DMLA EXSUDATIVE dite « HUMIDE »
se traite
Vision de la DMLA
Qu’est-ce que la DMLA ?
La dégénérescence maculaire liée à l’âge ou DMLA est la première cause de malvoyance après 50 ans en France. On prévoit que le nombre de personnes atteintes de la DMLA ne va pas cesser d’augmenter (~ 1,5 fois) au cours des dix prochaines années en raison du vieillissement de la population.
Les formes tardives de la maladie (Humide et Atrophique dite « sèche tardive ») se caractérisent par une perte de la vision centrale mais laisse intacte la vision périphérique. Les personnes atteintes perdent totalement le champ de vision utile pour la lecture, la conduite et la vision fine. Néanmoins, elles gardent généralement une autonomie avec la possibilité de se déplacer.
LA MACULOPATHIE LIEE A L’AGE
(MLA ou « sèche précoce »)
Fréquente (environ 20% chez des personnes au-delà de 75 ans, elle se caractérise par l’apparition de dépôts sous-rétiniens qu’on appelle drusens visibles sur le fond de l’œil. Ils sont composés principalement de lipides et de protéines qui s’élargissent au cours du vieillissement et qui se trouvent entre la membrane basale de l’épithélium pigmentaire et la couche interne de la membrane de Bruch. Cela se traduit pour le patient par des déformations visuelles (« métamorphopsies »): Les lignes droites ne sont plus droites et les images sont déformées.
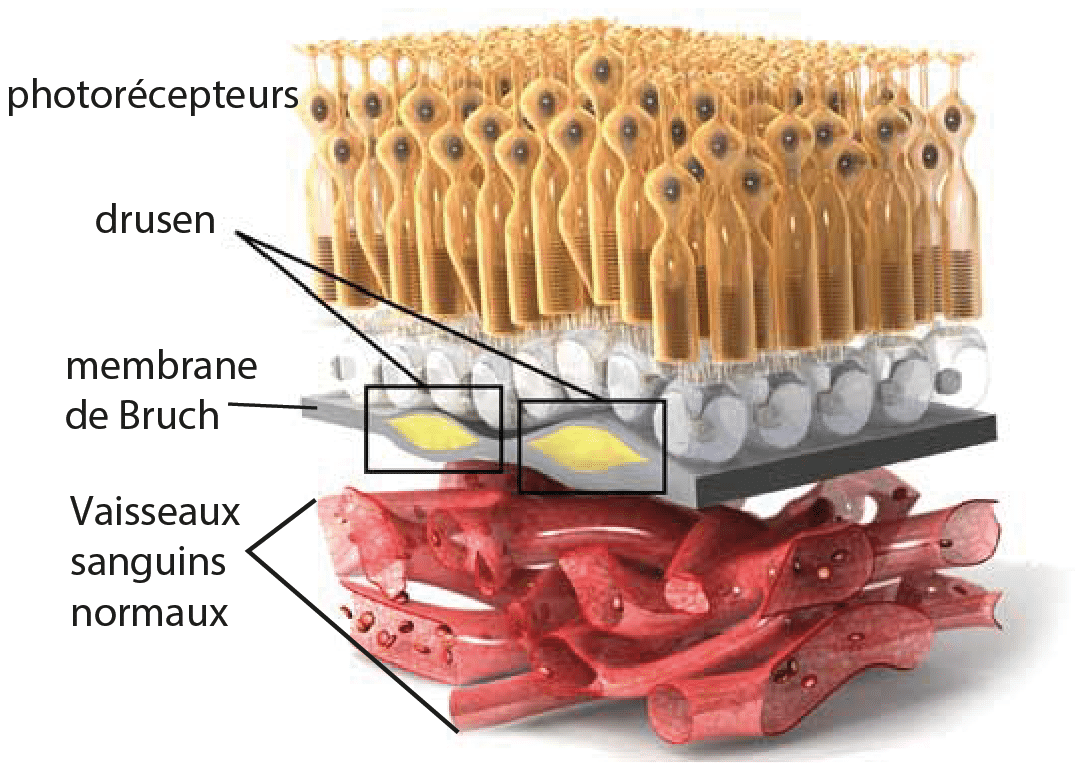

Vision de la MLA

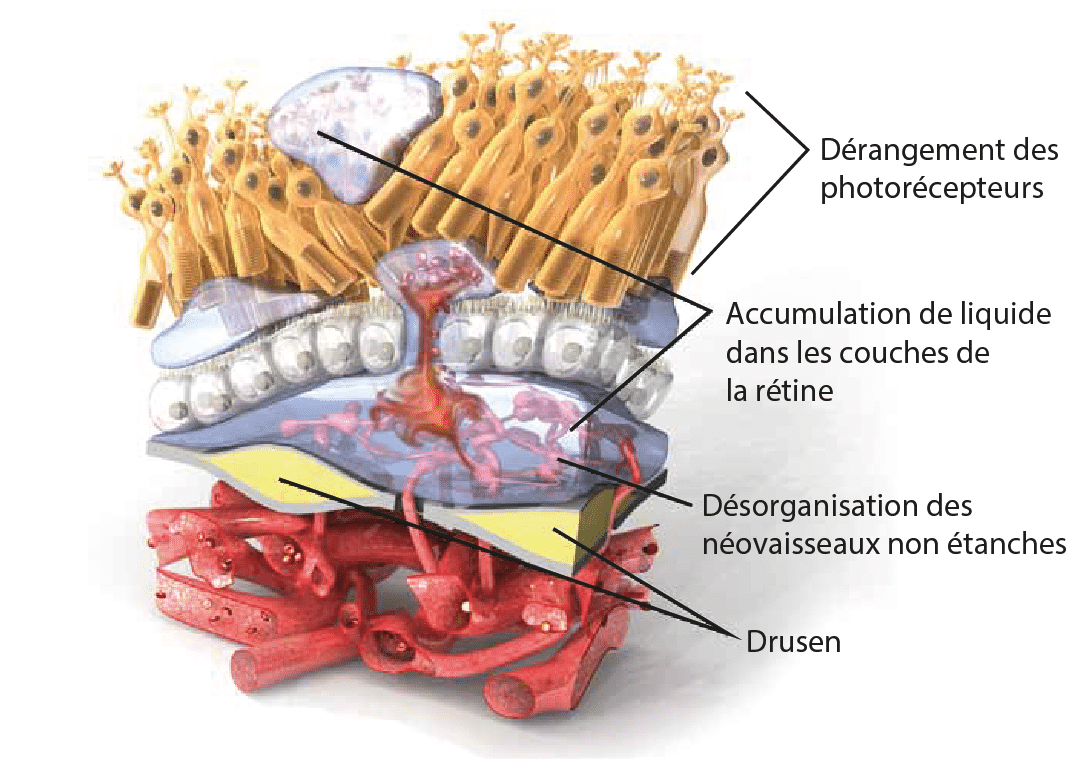
DMLA EXSUDATIVE DITE « HUMIDE »
Développement de néovaisseaux provenant principalement de la choroïde (néovaisseaux choroïdiens) qui se développent sous l’épithélium pigmentaire ou dans l’espace sous-rétinien. Ce développement s’accompagne d’œdèmes intra-rétiniens, d’hémorragies, et de décollements de la rétine maculaire qui sont responsables d’une baisse d’acuité visuelle extrêmement rapide et irréversible si ils ne sont pas traités rapidement.
TRAITEMENT
Cela fait maintenant dix ans que des médicaments anti-angiogénique (les anti-VEGF) sont utilisés avec succès pour traiter la DMLA dite « humide ». Cependant, le traitement du à la répétition des injections intra-vitréennes est très contraignant pour le patient. Les enjeux de demain seraient de diminuer drastiquement la fréquence des injections ou de modifier la voie d’administration.

DMLA ATROPHIQUE DITE « SECHE TARDIVE »
Elle se distingue par une disparition des cellules de l’épithélium pigmentaire et des photorécepteurs sus-jacents (cellules de la rétine).
Il n’y a pas à l’heure actuelle de traitement permettant d’arrêter ou d’inverser les processus atrophiques. Les enjeux actuels de la recherche se tournent vers la thérapie cellulaires (l’implantation de cellules de l’épithélium pigmenté issues de cellules souches) ou vers des thérapies anti-inflammatoires, comme l’étudie les Drs. Xavier Guillonneau et Florian Sennlaub de l’Institut de la vision à Paris qui travaillent actuellement sur le rôle des cellules inflammatoires dans la perte de photorécepteurs au cours d’une DMLA atrophique.
« Je suis très optimiste sur l’arrivée de traitements des DMLA atrophiques dites « sèches tardives » dans les années à venir. Plusieurs molécules sont déjà en cours d’essai. Si l’espoir de soigner toutes les DMLA atrophiques avec un seul médicament (comme nous le faisons pour la DMLA exsudative dite « humide » est ténu, je ne doute pas que les différentes pistes en cours d’évaluation vont progressivement permettre de soigner un nombre croissant de patient dans une approche plus personnalisée. »
Soutenez
le Dr Guillonneau et les autres chercheurs
C’est grâce à votre action que nous pouvons soutenir
la recherche médicale en ophtalmologie.
Ensemble, unissons nous
pour vaincre les maladies de la vue.
Notre travail de recherche avance…
Nous avions montré que de nombreux macrophages, des cellules inflammatoires du système immunitaire provenant principalement de la circulation sanguine, s’accumulaient sous la rétine dans les zones d’atrophie mais également à la périphérie de ces lésions dans une région nommée zone de transition dès le stade précoce de la maladie. Nous avons montré que ces macrophages produisent une molécule inflammatoire : l’interleukin-1ß. Cette interleukine normalement absente de la rétine perturbe la communication entre les neurones, dont les photorécepteurs, et leurs cellules de soutien les cellules gliales de Müller, les rendant plus sensibles au stress inflammatoire associé à la maladie. Cette accumulation de macrophages qui apparaît dès le début de la maladie se traduit ainsi par une perte des photorécepteurs à bâtonnets et une perte de fonction des cônes dans la zone de transition et participe ainsi au handicap visuel. Notre projet est donc centré sur la recherche de molécules thérapeutiques simples telles que les anti-oxydants qui autoriseraient des traitements longs et plus précoces (permettant par exemple un traitement dès les formes asymptomatiques de la pathologie).

Equipe des Drs Guillonneau et Senlaub à l’Institut de la vision

